Espectro de la radiación solar
La radiación solar es radiación electromagnética de amplio espectro emitida por el sol.1 Las radiaciones se clasifican según la longitud de onda en:2,3
Rayos ultravioletas (UVR): cuya longitud de onda es inferior a 400 nanómetros (nm). Estos rayos incluyen los rayos UVB (290 a 320 nm) y los UVA (320 a 400 nm).
Luz visible: cuya longitud de onda varía de 400 nm a 700 nm.
Rayos infrarrojos (IR): cuya la longitud de onda es superior a 700 nm.
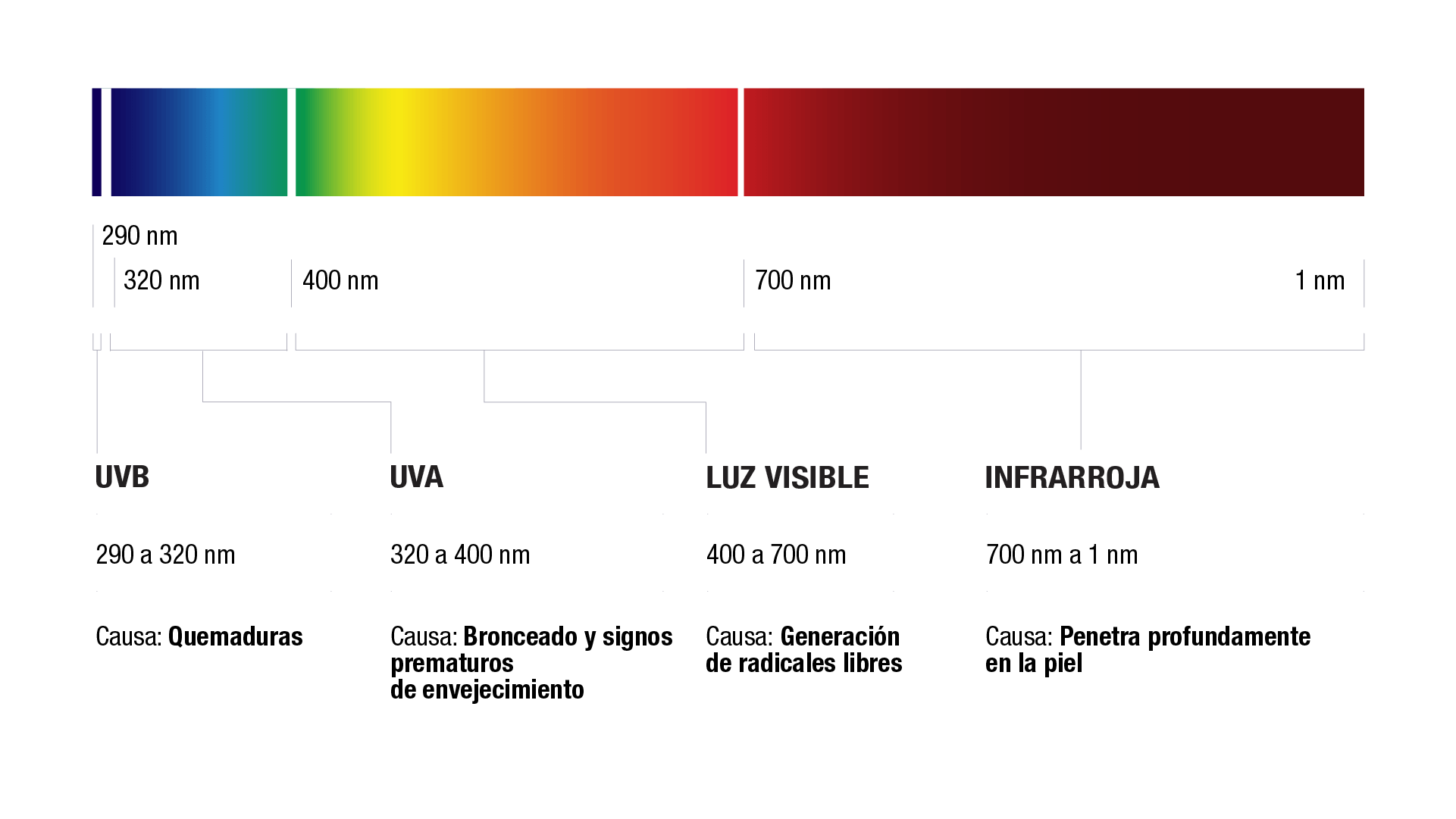
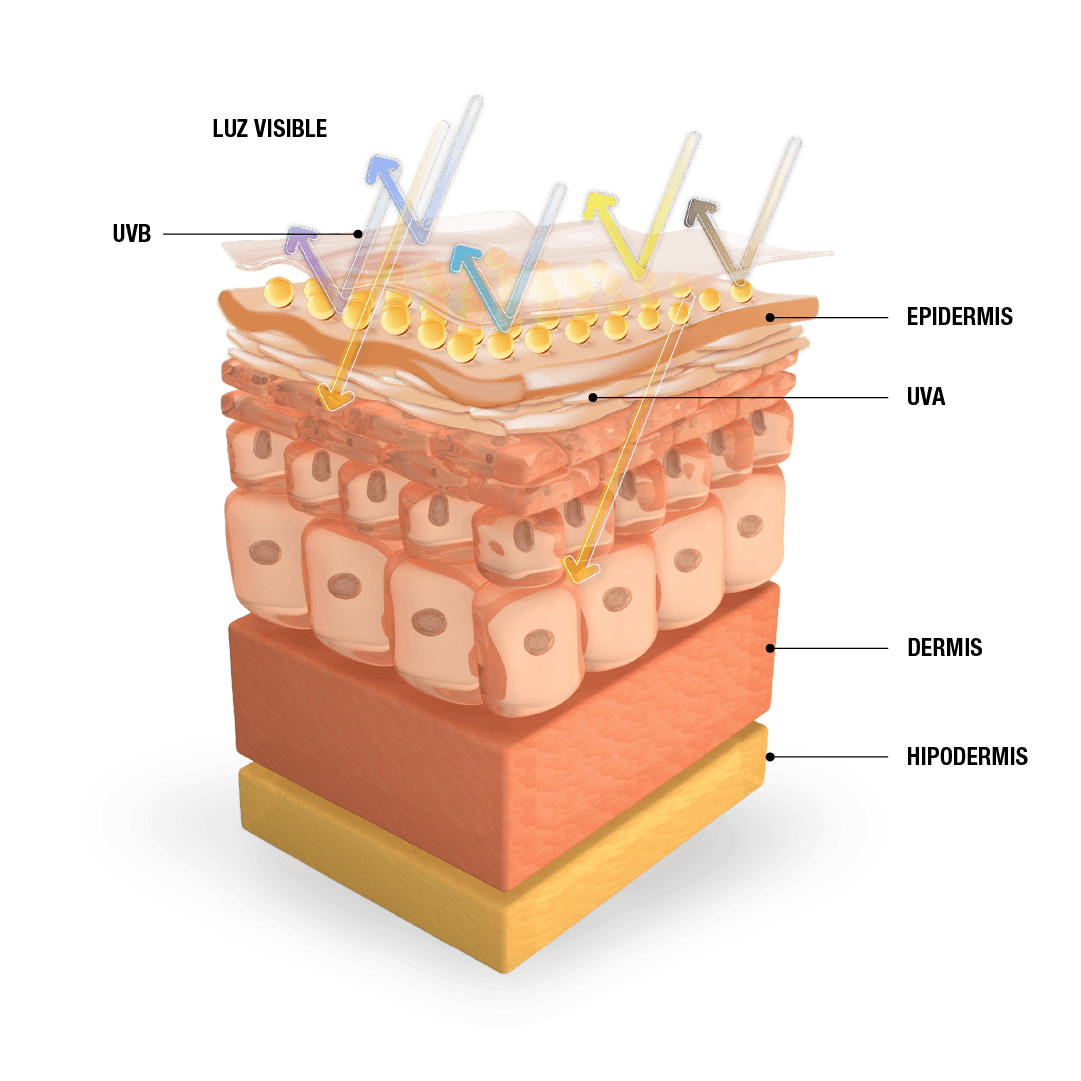
UVR con longitudes de onda más cortas tiene una permeabilidad más débil. La cantidad de UVA que llega a la superficie es aproximadamente 100 veces mayor que la de UVB. Los rayos UVB llegan a la epidermis de nuestra piel, mientras que los rayos UVA llegan a la dermis.2
Efectos de las radiaciones en la piel
Los rayos UVB causan quemaduras solares y daño al ADN en las células de la piel, lo que puede provocar cáncer de piel. Estos rayos son beneficiosos en la producción de vitamina D en la piel. Por sus longitudes de onda corta, los rayos UVB solo alcanzan la epidermis.2,3
Los rayos UVA prevalecen en todo tipo de clima e incluso penetran en el vidrio. Son los principales responsables del bronceado, contribuyen al cáncer de piel y a los signos prematuros del envejecimiento. Por sus longitudes de onda más largas, estos rayos llegan a las capas más profundas de la piel, la dermis.2,3
La luz visible es, como su nombre lo indica, la luz que vemos normalmente, la parte colorida del espectro. Se ha descubierto que la parte azulada dentro del espectro de la luz visible, llamada luz visible de alta energía o HEV, (por sus siglas en inglés, high energy visible light [400 a 450 nm]), penetra en la piel, produce radicales libres que provocan inflamación y daño al ADN en las células de la piel. Esta luz visible de alta energía (HEV) también causa pigmentación de la piel a larga duración y conduce a arrugas y otros signos de envejecimiento al descomponer el colágeno y la elastina en la dermis.2,3
Consecuencias de la exposición solar
Todos los días estamos expuestos a la radiación ultravioleta, principalmente como consecuencia de la exposición a la luz solar sin protección. 1,4
La exposición a radiación solar, principalmente a los rayos ultravioletas, está asociada con envejecimientoprematuro, generaciónde especies reactivas de oxígeno (radicales libres), cáncer de piel y degradación de los componentes de la matriz extracelular (elastina y colágeno).5
La exposición repetida y prolongada a la radiación solar:5,6
Aumenta la probabilidad de cáncer de piel.
Acelera el envejecimiento de la piel al causar foto envejecimiento.
Altera la composición y el estado de la matriz extracelular y la función de barrera de la piel.
El daño producido por la exposición a radiaciones UV es acumulativo a lo largo de la vida de cada individuo y sus efectos no son reversibles.4
Este daño es dependiente del tiempo y la magnitud a la que uno fue expuesto sin protección.7,8
Por esta razón es importante concientizar sobre sus efectos y tomar precauciones para reducir la exposición a las radiaciones solares.9
Reducción de exposición
La mejor estrategia para reducir la exposición a los rayos ultravioleta es evitar la exposición solar, especialmente a la mitad del día cuando los rayos son más fuertes.7
Sin embargo, hay momentos inevitables de exposición accidental. En esos casos podemos reducir la exposición a las radiaciones con el uso regular de fotoprotectores y agentes de protección física, como ropa, sombreros, gafas de sol, entre otros.7

Uso de fotoprotectores
Las recomendaciones actuales incluyen el uso de fotoprotectores de amplio espectro con valores mínimos de FPS 30.9
Para que el uso de filtros solares sea efectivo y se mantenga el FPS, se deben cumplir dos condiciones:10
1. Aplicación de cantidades adecuadas.
2. Cobertura efectiva de todas las áreas expuestas al sol.
Se han propuesto varias estrategias para mejorar esta aplicación deficiente: método de doble aplicación, reaplicación a los 30 minutos de la primera aplicación, aplicación por mayor cantidad de minutos, utilizar productos con mayor FPS, entre otras.9,11-13
Una preferencia actual es elegir fotoprotectores con FPS alto, como más de 50, para compensar la típica aplicación insuficiente de protector solar y para reducir los efectos de las radiaciones solares.9,13
En un estudio se demostró que dentro de las zonas faciales de frecuente aplicación deficiente se encuentran las regiones de los párpados y perioculares. La razón más frecuente para no aplicar protector en esas zonas fueron los efectos adversos como el ardor o la intolerancia oftalmológica.10



Fotografías adaptadas: Pratt H, et al. UV imaging reveals facial areas that are prone to skin cancer are disproportionately missed during sunscreen application. PLOS ONE, 2017.
Dado que del 5%-10% de todos los cánceres de piel ocurren solo en los párpados, es importante utilizar productos que favorezcan la protección de esta zona, como fotoprotectores oftalmológicamente probados o gafas de sol que complementen el fotoprotector facial.10
REFERENCIAS:
1.Modenese A, Korpinen L, Gobba F. Solar Radiation Exposure and Outdoor Work: An Underestimated Occupational Risk. Int J Environ Res Public Health. 2018. 2. Shin DW. Various biological effects of solar radiation on skin and their mechanisms: implications for phototherapy. Anim Cells Syst (Seoul). 2020. 3. The Skin Cancer Foundation. Innovations in Skin Protection, Part 1: Protecting Across a Broader Spectrum [online]. Disponible en URL: https://www.skincancer.org/blog/innovations-in-skin-protection-part-1- protecting-across-a-broader-spectrum/. Ultimo acceso Novembre 2022. 4. Amaro-Ortiz A, Yan B, D'Orazio JA. Ultraviolet radiation, aging and the Skin: prevention of damage by topical CAMP manipulation. Molecules. 2014;19(5):6202-19. 5. Shanbhag S, Nayak A, Narayan R, et al. Anti-aging and Sunscreens: Paradigm Shift in Cosmetics. Adv Pharm Bull. 2019;9 (3) :348-359. 6. Biniek K, Levi K, Dauskardt RH. Solar UV radiation reduces the barrier function of human skin. Proc Natl Acad Sci US A. 2012;109(42):17111-6. Int J Dermatol. 2010:49(9):978-86. 7. Narayanan DL, Saladi RN, Fox JL. Ultraviolet radiation and skin cancer. Int J Dermatol. 2010;49(9):978-86. 8. Han A, Chien AL, Kang S. Photoaging. Dermatol Clin. 2014;32(3):291-9, vil. 9. Li H, Colantonio S, Dawson A, et al. Sunscreen Application, Safety, and Sun Protection: The Evidence. J Cutan Med Surg. 2019;23(4):357-369. 10. Pratt H, Hassanin K, Troughton L, et al. (2017). UV imaging reveals facial areas that are prone to skin cancer are disproportionately missed during sunscreen application. PLOS ONE, 12(10), e0185297. 11. Heerfordt IM, Torsnes LR, Philipsen PA, Wulf HC. Sunscreen use optimized by two consecutive applications. PLOS ONE. 2018;13(3):e0193916. sen PA. Wulf HC. Photoprotection bv. 12. Heerfordt IM, Torsnes LR, Philipsen PA, Wulf HC. Photoprotection by sunscreen depends on time spent on application. Photodermatol Photoimmunol Photomed. 2018;34(2):117-121. 13. Kohli I, et al. Greater efficacy of SPF 100+ sunscreen compared with SPF 50+ in sunburn prevention during 5 consecutive days of sunlight exposure: A randomized, double-blind clinical trial. Jam Acad Dermatol. 2020;82(4):869-877.
