Aunque esta patología se puede presentar a cualquier edad, la incidencia alcanza su punto máximo en la infancia:

80% de los pacientes presentan casos antes de los 6 años de edad2
La dermatitis alérgica/atópica, como bien se ha comprobado, es una patología de diagnóstico clínico que cuenta con algunos índices evaluativos, como el Índice Dermatológico de Calidad de Vida de los Infantes (DLQI) y las Medidas de Calidad de Vida (QoL)3,4 que estudian y analizan aspectos como la pérdida de sueño o interrupción constante del mismo, la baja autoestima y el pobre desempeño escolar, que afectan la calidad de vida de los pacientes que la padecen.
Cabe anotar que las medidas de calidad de vida no siempre reflejan de manera consistente las medidas objetivas analizadas por los investigadores de la misma manera que lo hacen otros índices. Por lo tanto se necesitan más estudios para aclarar qué índices son más apropiados para medir la calidad de vida en estos individuos, ya que los índices actuales necesitan una mejor validación4,5.
Sobre la base de las Medidas de Calidad de Vida (QoL), la DA se encuentra en segundo lugar después de la parálisis cerebral en el grupo de enfermedades crónicas de la infancia5.
La patogénesis de esta condición involucra varios factores entre los que se incluyen: la susceptibilidad genética, los defectos en la función de la barrera cutánea en el sistema inmune y factores ambientales, que resultan en la activación de varias vías inflamatorias6.
Desde el punto de vista genético, la predeterminación o susceptibilidad a la cual se asocia la DA es la alteración o defecto de la filagrina (FLG), una proteína que hace parte de la epidermis, esta genera a su vez una alteración de la barrera cutánea, que produce un aumento en la pérdida de agua transepidermal (TWEL), lo cual explica la resequedad y xerosis característica de la piel de estos pacientes; al mismo tiempo, este defecto concede mayor facilidad de penetración de alérgenos e irritantes y la alteración del microbioma de la piel, dando lugar a la aparición de infecciones7.
Desde el punto de vista inmunológico, el defecto de la barrera de la piel resulta en aumento de Linfocitos Th2 inflamatorios con aumento de citoquinas porinflamatorias y empeoramiento subsecuente de la inflamación8.
Se considera sin embargo, que esta alteración genética no siempre es un prerrequisito para tener DA y que existen otros caminos que llevan a ella, como la alteración del microbioma cutáneo o los factores ambientales, siendo el daño mécanico el factor ambiental más importante, incluido el rascado repetitivo, el uso de detergentes y la liberación de proteasas exógenas9. Estas juegan un rol importante en la aparición o perpetuación de esta condición, sin embargo aún continúan en estudio.
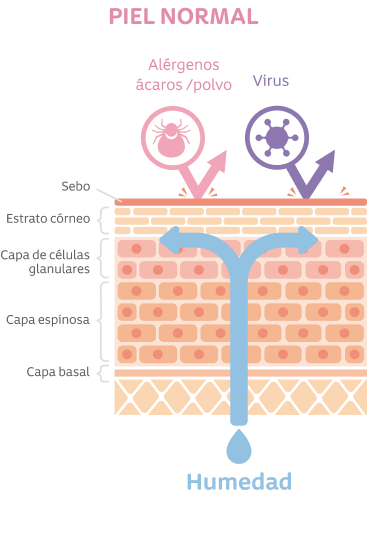
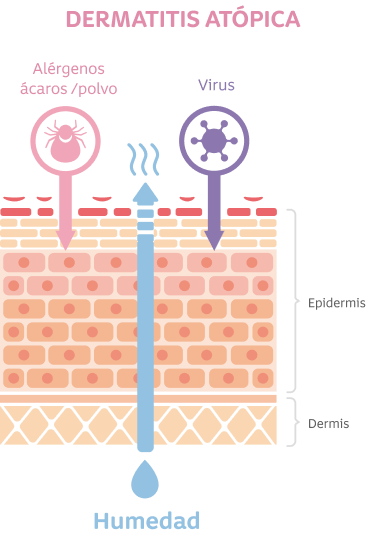
La alteración de la integridad de la barrera de la piel juega un papel fundamental. Siendo la piel el órgano más grande de nuestro cuerpo y una interfase entre nuestro organismo y el exterior, mantener su integridad es clave para proteger la piel del bebé de la deshidratación y de los retos ambientales.
La barrera cutánea o microbioma de la piel está localizada en el área más superficial de la epidermis denominada estrato córneo. Sus componentes (queratinocitos y moléculas de la proteína filagrina) son los encargados de conferir un factor de humectación natural y un pH adecuado que la mantiene íntegra.
El pH normal de la piel de los bebés se encuentra entre 4,2 y 5,6, esta tendencia a la acidificación generada en el estrato córneo debe mantenerse para garantizar la protección contra patógenos, asegurando además la integridad y estructura del microbioma de la piel. La exposición a agentes alcalinos provenientes de algunos productos, podrían alterar el pH natural de la piel2,9.
Un microbioma cutáneo saludable engloba una diversidad de microorganismos (bacterias, virus, hongos y células eucariotas), topográficamente diversos y clasificados en 4 especies: Actinobacteria – Firmicutes - Proteobacteria - Bacteroides que conviven armónicamente en este microambiente10.

Las funciones del microbioma cutáneo tienen una relación bidereccional con la barrera cutánea y el sistema inmune. Los pacientes con dermatitis atópica tienen disbiosis del microbioma de piel, su alteración se relaciona con mayor colonización por E.aureus que empeora su disfunción y aumenta las posibilidades de infecciones11,12. Estudios de cultivos de piel han demostrado la asociación entre la presencia aumentada del Estafilococo aureus y la severidad de la dermatitis atópica13,14.
En cuanto a las medidas preventivas para cuidar la barrera cutánea, sigue siendo un área de gran investigación; se proponen filtros de agua (para aguas altas en minerales) para familias con recién nacidos y que tengan alto riesgo de padecer dermatitis, para así prevenir el desarrollo de la enfermedad8. El agua sin filtrar contiene un alto contenido de minerales, principalmente iones de calcio y magnesio, y altas concentraciones de estos elementos son irritantes para la piel y puede agravar la DA15.
También se considera que la utilización de emolientes para mejorar una barrera cutánea alterada desde el nacimiento podría prevenir o retardar el inicio de esta enfermedad. Un estudio piloto y dos estudios aleatorizados controlados demostraron que la terapia de aplicación diaria de emolientes en todo el cuerpo desde el primer día de vida reducía la incidencia acumulativa de dermatitis atópica en un 30-50% en el primer año de vida, en niños con alto riesgo de padecerla16,17.
El exposoma, es decir, la suma de las influencias ambientales que incluye todas aquellas exposiciones a las que un individuo ha estado expuesto a lo largo de su vida desde la concepción, hasta su muerte18, puede estar asociado a la dermatitis atópica.
Algunos factores externos relacionados con la industrialización y el estilo de vida, es decir, vivir en una zona urbana, en regiones con baja exposición a la luz ultravioleta o condiciones climáticas secas, una dieta con consumo elevado de azúcares y ácidos grasos poliinsaturados, o una familia con pocos integrantes, pueden estar asociados a la dermatitis atópica. En algunos estudios se ha observado que familias con más hijos suele actuar como protector contra la DA: más exposición a otras personas y floras al parecer ejerce un efecto protector en la barrera natural de la piel y esta se torna más resistente19.
También una exposición repetida a antibióticos orales antes de los cinco años de vida y un nivel educativo elevado pueden relacionarse con la dermatitis atópica. Este último factor se relaciona dado al estilo de vida y otros factores culturales que pueden afectar el cuidado de la piel. Es decir, entre mayor nivel educativo, más limpieza, más uso de detergentes y menos exposición a animales y ambientes rurales los cuales de cierto modo ayudan a proteger contra el desarrollo de DA y enfermedades alérgicas debido a la exposición temprana de patógenos que refuerzan el sistema inmunitario15.
Se han estudiado otros factores como la exposición a tabaco durante el embarazo, las vacunas de rutina en la infancia, infecciones virales o bacterianas, polución del aire, ambientes rurales y mascotas domésticas de pelo largo, que podrían influir en la tendencia a desarrollarla, sin embargo, los estudios no son concluyentes1,20.
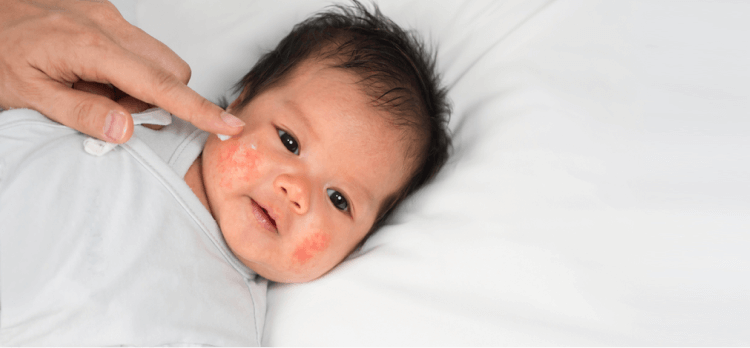
Los signos y síntomas típicos de esta patología son el prurito marcado, la piel seca y los parches de escoriaciones por rascado, que pueden afectar cualquier parte del cuerpo y que mantienen una distribución y morfología que se asocia con la edad del paciente. Estas lesiones aumentan la morbilidad al exponer la piel a infecciones por bacterias como el Estafilococo aureus y por virus como el herpes simple22,23.
Varios estudios demuestran también una asociación entre niños con DA y mayor prevalencia de enfermedades extracutáneas, como infecciones del tracto respiratorio superior e inferior, como el asma; en muchos casos, la aparición de sibilancias coincide con la aparición de la DA o aparecen posteriormente, progresando a la denominada marcha atópica24.

Los niños y adolescentes con DA tienen mayor posibilidad de desarrollar trastorno de déficit de atención e hiperactividad, posiblemente debido a las alteraciones del sueño. Además, la prevalencia de depresión, ansiedad, desordenes de conducta y autismo, aumentan especialmente en niños con DA severa25,26.
El prurito, la deprivación o interrupción del sueño, la incomodidad y vergüenza social debido a las lesiones en la piel, tiene efectos psicológicos importantes.
Además, en un estudio realizado en 2008, se demostró que la dermatitis atópica (DA) representa una carga económica importante para los pacientes y para la sociedad, generando costos anuales que excedían los 800.000 millones de libras en el Reino Unido (incluyendo costos directos e indirectos ajustados a la inflación) y aproximadamente US$5 billones en los Estados Unidos, y aunque la información en este aspecto es poca, Filanoivsky et al en su artículo sobre el impacto emocional y financiero de la DA (2016), explica que el costo promedio personal mensual de la DA en niños con edades entre los seis meses hasta los doce años, es de US$27427, 28, 29.
Manejo y tratamientos de la dermatitis atópica
Como profesional de la salud es clave reconcer los signos rápidamente y evitar el avance de la condición de dermatitis atópica. En este sentido, su rol como médico de apoyo para los pacientes es fundamental, pues se requiere empoderar a sus familiares, para tomar las mejores medidas para el cuidado de la piel y mantener la calidad de vida del paciente lo mejor posible.
El tratamiento debe desarrollarse con un acercamiento multifacético para restaurar la barrera cutánea y su microbioma, para disminuir o inhibir la inflamación de la piel y aliviar el síntoma cardinal que es el prurito, en este sentido, el tratamiento básico consiste en la humectación30.

Los humectantes tienen como propósito mantener la integridad y la apariencia de la piel y están hechos de diferentes compuestos con el fin de lograr un efecto emoliente, hidratante y oclusivo.
Está demostrado que el efecto protector que los emolientes confieren a la piel, al tener efecto directo sobre la membrana cutánea, es mantener la piel sana y generar una disminución en la pérdida de agua trasnepitelial (TWEL) y una disminución en la susceptibilidad a irritantes12. Por consiguiente, los hidratantes y emolientes siguen siendo el pilar del tratamiento de la dermatitis atópica, aplicados concomitantemente con otros tratamientos médicos.
Las terapias antiinflamatorias con corticoides son parte del manejo principal, junto con los humectantes y emolientes y su uso sigue siendo recomendado para disminuir la inflamación crónica y aguda de la piel, así como lo están los inhibidores de la calcineurina que se encargan de inhibir la activación de varias células efectoras del sistema inmune involucradas en la DA. Los antibacterianos y antisépticos hacen también parte del tratamiento de la DA, debido a la predisposición que tienen estos pacientes de desarrollar infecciones, ocasionadas por la alteración de la barrera cutánea y el microbioma. Estudios indican que el uso de antibiótico intranasal y los baños con lavandina también pueden contribuir a disminuir la severidad de la enfermedad en pacientes con DA moderada a severa31.
Por último, la fototerapia, los biológicos y otras estrategias terapéuticas que se enfocan en reducir la inflamación, bloquear el prurito y mediar la respuesta inmunológica de los linfocitos T-ayudadores (helper), se siguen estudiando y utilizando con resultados variables.
Dado que la DA es una enfermedad inflamatoria crónica, se han desarrollado otras estrategias focalizadas hacia la evitación de alérgenos. También se han propuesto suplementación con vitamina D con resultados inconclusos y con prebióticos y probióticos basados en la premisa de que niños con una microbiota intestinal alterada tienen mas tendencia a padecer dermatitis atópica2. Varios metaanálisis han demostrado los beneficios en cuanto a la reducción del riesgo de padecer DA con el uso de probióticos durante el tercer trimestre del embarazo, durante la lactancia y en los primeros años de vida8. Se requieren más investigaciones y estudios al respecto.
La conceptualización del exposoma de la microbioma y la alta incidencia de la DA y sus varias implicaciones en los aspectos epidemiológicos, inmunológicos y celulares, seguirá proveyendo nuevas investigaciones y estudios para dilucidar su etiopatogenia y seguir encontrando nuevos tratamientos, con los que usted como profesional de la salud, podrá seguir promoviendo la educación y apoyo en este proceso con sus pacientes a fin de lograr un desarrollo sano y feliz.
Las investigaciones desarrolladas desde JOHNSON'S®, nos han permitido crear líneas de baños líquidos y cremas totalmente libre de parabenos, ftalatos, sulfatos, colorantes e hipoalergénicos, para un mejor cuidado de la piel del bebé. Justamente por la importancia del microbioma en la salud de la piel, JOHNSON'S® también ha desarrollado investigaciones para comprender mejor las características del microbioma de la piel del bebé32 y saber cómo cuidar de la misma.

Fortalece la barrera natural de la piel del bebé, ayudando a mantenerla saludable y protegiéndola contra agentes externos.
Tiene el pH ideal para su piel, fortaleciendo la barrera natural y humectándola hasta por 24 horas.
FUENTES
1. Flohr C, Mann J. New insights into the epidemiology of childhood atopic dermatitis. Allergy.2014 Jan;69(1):3-16.
2. Weidinger, Stephan et al. “Atopic dermatitis.” Nature reviews. Disease primers vol. 4,1 1. 21 Jun. 2018, doi:10.1038/s41572-018-0001-
3. Heinl, D. et al. Measurement properties of quality-of-life measurement instruments for infants, children and adolescents with eczema: a systematic review. Br. J. Dermatol. 176, 878–889 (2017).
4. J. Am. Acad. Dermatol. 75, 906–917 (2016). 189. Beattie, P. E. & Lewis-Jones, M. S. A comparative study of impairment of quality of life in children with skin disease and children with other chronic childhood diseases. Br. J. Dermatol. 155, 145–151 (2006).
5. Hill, M. K., Kheirandish Pishkenari, A., Braunberger, T. L., Armstrong, A. W. & Dunnick, C. A. Recent trends in disease severity and quality of life instruments for patients with atopic dermatitis: a systematic review.
6. Atopic dermatitis: recent insight on pathogenesis and novel therapeutic target Enza D'Auria,1 Giuseppe Banderali,1 Salvatore Barberi,2 Lorenzo Gualandri,3 Benedetta Pietra,1 Enrica Riva1 and Amilcare Cerri3
7. Flohr C, England K, Radulovic S et al. Filaggrin loss-of-function mutations are associated with early-onset eczema, eczema severity and transepidermal water loss at 3 months of age. Br J Dermatol 2010; 163:1333-6.
8. Tsakok T, Woolf R, Smith CH, Weidinger S, Flohr C. Atopic dermatitis: the skin barrier and beyond. Br J Dermatol. 2018;180(3):464‐474.
9. Borok, Jenna et al. “Contact Dermatitis in Atopic Dermatitis Children-Past, Present, and Future.” Clinical reviews in allergy & immunology vol. 56,1 (2019): 86-98.
10. Zeeuwen, Patrick L J M et al. “Microbiome and skin diseases.” Current opinion in allergy and clinical immunology vol. 13,5 (2013): 514-20.
11. Wen, H-J et al. “Predicting risk for early infantile atopic dermatitis by hereditary and environmental factors.” The British journal of dermatology vol. 161,5 (2009): 1166-72.
12. ShantiNarla, Jonathan Silverberg, THe Role of Enviromental Exposure in Atopic Dermatitis, Allergy and Asthma reports, 2020.
13. Severe Atopic Dermatitis in Children :Evie Huang & Peck Y. Ong, Current Allergy and Asthma Reports (2018)
14. Staphylococcus aureus and S. epidermidis strain diversity underlying human atopic dermatitis
15. Environmental risk factors and their role in the management of atopic dermatitis. Robert Kantora and Jonathan I. Silverberg. Expert Rev Clin Immunol. 2017 January)
16. Simpson EL, Chalmers JR, Hanifin JM et al. Emollient enhancement of the skin barrier from birth offers effective atopic dermatitis prevention. J Allergy Clin Immunol. 2014
17. Horimukai K, Morita K, Narita M et al. Application of moisturizer to neonates prevents development of atopic dermatitis. J Allergy Clin Immunol. 2014 Oct;134(4):824-830.
18. The exposome in athopic dermatitis, Stefanovic, Flohr, Irvini, Allergy 2020
19. Atopic dermatitis and the ‘hygiene hypothesis’: too clean to be true?. British Association of Dermatologists. British Journal of Dermatology 2005
20. Asher MI, Stewart AW, Mallol J, et al. Which population level environmental factors are associated with asthma, rhinocon‐ junctivitis and eczema? and eczema? Review of the ecological analyses of ISAAC Phase One. Respir Res. 2010;11(1). doi.org/10.1186/1465‐9921‐11‐8
21. Eckert, L. et al. Impact of atopic dermatitis on health-related quality of life and productivity in adults in the United States: an analysis using the National Health and Wellness Survey. J. Am. Acad. Dermatol. 77, 274–279 (2017).
22. Weidinger S, Novak N. Atopic dermatitis. Lancet. 2016 Mar 12;387(10023):1109-22.
23. Silverberg JI, Silverberg NB. Childhood atopic dermatitis and warts are associated with increased risk of infection: a US population-based study. J Allergy Clin Immunol. 2014 Apr;133(4):1041-7.
24. Van der Hulst AE, Klip H, Brand PL. Risk of developing asthma in young children with atopic eczema: a systematic review. J Allergy Clin Immunol 2007; 120: 565–69.
25. Schmitt J, Buske-Kirschbaum A, Roessner V. Is atopic disease a risk factor for attention-defi cit/hyperactivity disorder? A systematic review. Allergy 2010; 65: 1506–24. 30
26. Strom MA, Fishbein AB, Paller AS, Silverberg JI. Association between atopic dermatitis and attention deficit hyperactivity disorder in U.S. children and adults. Br J Dermatol. 2016;175:920–9.
27. Mancini AJ, Kaulback K, Chamlin SL. The socioeconomic impact of atopic dermatitis in the United States: a systematic review. Pediatr Dermatol. 2008 Jan-Feb;25(1):1-6.
28. Filanovsky MG, Pootongkam S, Tamburro JE, Smith MC, Ganocy SJ, Nedorost ST. The financial and emotional impact of atopic dermatitis on children and their families. J Pediatr. 2016; 169:284 –290.e5.
29. Brian Reed, Michael Blaiss,, The burden of atopic dermatitis, Allergy Asthmac Proc. Nov 20
30. The Skin Microbiome in Atopic Dermatitis and Its Relationship to Emollients. Journal of Cutaneous Medicine and Surgery
31. Eichenfield, Lawrence F et al. “Guidelines of care for the management of atopic dermatitis: section 2. Management and treatment of atopic dermatitis with topical therapies.” Journal of the American Academy of Dermatology vol. 71,1 (2014): 116-32.
32. Capone KA, Dowd SE, Stamatas GH, Nikolovski J. Diversity of the human skin microbiome early in life. J Invest Dermatol. 2011 Oct;131(10):2026-32.